консультації лікарів
пн – пт
сб – нд
08:00 – 20:00
09:00 – 18:00
м. Київ, пр-т Перемоги, 67
Парковка для пацієнтів клініки
м. Київ, пр-т Перемоги, 67
Парковка для пацієнтів клініки
м. Київ, пр-т Перемоги, 67
Парковка для пацієнтів клініки
м. Київ, пр-т Перемоги, 67
Парковка для пацієнтів клініки
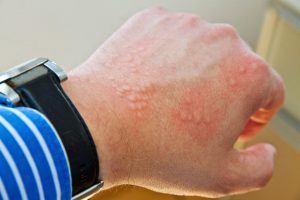
Шкірні проби прик-тести в питаннях і відповідях
3 Листопада, 2019
Непереносимість гістаміну, як одна з найпоширеніших видів харчової непереносимості
9 Грудня, 2019Алергія на анестезію залежить від статі, а ще пов’язана з чутливістю до латексу та антибіотиків

Будь-яке оперативне лікування загрожує ризиками. Один з вагомих — ймовірна алергія на анестезію, яка досі всебічно не вивчена. Висвітлити цю проблему краще допоможе стаття, присвячена периоперативним алергічним реакціям, яка нещодавно була розміщена на сайті Всесвітньої Організації Алергії (WAO).
Пропонуємо нашим читачам переклад цієї статті.
Анестезія являє собою фармакологічно унікальну ситуацію. Під час медикаментозного знеболювання до тіла пацієнта потрапляють численні чужорідні речовини, які можуть спричинити негайні реакції гіперчутливості або навіть анафілаксію:
- анестетики;
- анальгетики;
- антибіотики;
- антисептики;
- препарати крові;
- гепарин;
- поліпептиди та розширювачі об’єму внутрішніх судин.
Попереджувальних терапевтичних стратегій не існує. Тому важлива пильність лікарів щодо швидкого розпізнавання та лікування алергічних реакцій.
Не менш актуальними є алергологічні дослідження з метою виявлення причин виникнення відповіді організму та запобігання її рецидивам.
Закономірності виникнення та розповсюдження негайних реакцій
Негайні реакції гіперчутливості визнані однією з найпоширеніших причин захворюваності та смерті в анестезіологічній практиці.
Реакції можуть бути опосередкованими імунітетом (алергічні), або неімунними (псевдоалергічні або анафілактоїдні).
Повідомлялося про декілька варіацій щодо частоти виникнення цих реакцій між країнами. Ймовірно, ці розбіжності обумовлені відмінностями у клінічній практиці та системах звітності, а також впливом численних факторів навколишнього середовища.
Результати систематичних клінічних та/або біологічних досліджень негайних реакцій гіперчутливості, проведених у Франції, Великобританії, Новій Зеландії та Австралії, Данії та Норвегії протягом останніх десятиліть, створили відносно узгоджене уявлення про епідеміологію цих реакцій.
Орієнтовна частота негайних реакцій гіперчутливості до анестетиків за всіма механізмами – приблизна одна на кожні 1250 пацієнтів або 0, 08%.
У більшості зафіксованих випадків алергічні реакції становлять щонайменше 60 % усіх реакцій гіперчутливості, що спостерігаються протягом періопераційного періоду (тобто до, під час та після операції).
Нещодавно комбінований аналіз трьох різних французьких баз даних дозволив оцінити на національному рівні частоту негайних IgE-опосередкованих алергічних реакцій, що виникають під час наркозу, стратифікованих відповідно до статі, віку та речовини-збудника.
Цей звіт підтвердив загальну думку про те, що реакції гіперчутливості негайного типу значною мірою недооцінені. За цим звітом частота алергічних реакцій оцінювалась у 100,6 на 1000 000 процедур або 0, 01%.
Зазвичай спостерігається значне переважання жінок: за оцінками, їх реакції у півтори рази переважають усереднений показник.
Очікуваний рівень смертності коливається в межах від 3 до 9 %, тоді як загальна захворюваність залишається невідомою.
Механізм розвитку негайних реакцій
Алергічна гіперчутливість значною мірою обумовлена перехресною сенсибілізацією. Механізми неімунних реакцій досі вивчаються.
IgE-опосередкована анафілаксія
Дослідження, що вивчали молекулярну основу специфічного IgE-зв’язування нервово-м’язових блокуючих агентів (НМБА), встановили відмінності щодо ризику виникнення алергічних реакцій з різними НМБА.
Крім того, повідомлялося, що перехресна сенсибілізація серед різних агентів є частою, але не постійною, й коливається між 60 і 70 % пацієнтів, чутливих до нервово-м’язових блокуючих засобів.
Моделі перехресної реактивності у пацієнтів значно відрізняються. До того ж перехресна реактивність для всіх НМБА є різною.
Повідомлялося про перехресну реакцію між морфіном, кодеїном та іншими наркотиками.
Неалергічна анафілаксія
Точні механізми неімунних опосередкованих реакцій важко встановити. Зазвичай вони вважаються результатом прямої фармакологічної стимуляції тучних клітин і базофілів, яка викликає звільнення медіаторів запалення.
Однак можуть бути задіяні інші механізми.
Неалергічна анафілаксія не має імунологічного механізму, тому попередній контакт з алергенним агентом не є необхідним.
Неспецифічному вивільненню гістаміну може сприяти наявність атопічного захворювання або швидкість, з якою продукт вводиться. Симптоми у відповідь на неспецифічне вивільнення гістаміну, як правило, менш виражені, ніж при алергічній реакції.
Клінічні симптоми
Клінічні прояви демонструють разючі зміни інтенсивності реакцій у різних пацієнтів. Початок та вираженість реакції пов’язані зі специфічним впливом медіаторів алергічних реакцій на органи-мішені.
Різниця між імунними або неімунними опосередкованими реакціями не може бути проведена лише за клінічними ознаками. Антигенний виклик у сенсибілізованої людини зазвичай призводить до негайних клінічних проявів анафілаксії. Але початок реакції може бути відтермінований, особливо якщо застосовуються барвники.
Анафілактичні реакції зазвичай стосуються шкіри та практично всіх систем організму:
- серцево-судинної;
- дихальної;
- шлунково-кишкової;
- центральної нервової;
- сечостатевої.
З іншого боку, оскільки багато інших патофізіологічних станів можуть мати однакові клінічні прояви, анафілактична реакція, обмежена одним симптомом, може бути неправильно діагностована.
І якщо у цей момент відсутня відповідна алергологічна оцінка, повторне застосування анестетика, який спричинив реакцію, може мати серйозні або навіть летальні наслідки.
Існує широкий спектр вираженості реакцій та чутливості до лікування. Основою лікування є епінефрин та рідинна терапія.
У серйозніших випадках анафілактичну реакцію слід лікувати відповідними дозами епінефрину та введенням інфузійних розчинів.
Застосування великого різноманіття вазопресорів та інотропів, таких як норадреналін, вазопресин, метиленовий синій або глюкагон, запропоновано, якщо початкова реанімація епінефрином та рідинами не дала ефекту.
Які ліки спричиняють негайні реакції?
Алергічну реакцію може спровокувати кожен засіб, що застосовується в періопераційний період.
Препарати, що відповідають за IgE-опосередковану анафілаксію
Найчастіше її викликають нейро-м’язові блокуючі агенти (НМБА) — від 50 до 70 % випадків. Алергенність НМБА у порядку зменшення: суксаметоній, векуроній, атракурій, панкуроній, рокуроній, мівакурій та цисатракурій.
Проте при інтерпретації наукових даних необхідно враховувати поширеність препаратів.
- Якщо співставити кількість досліджених реакцій з кількістю хворих, що піддавались впливу НМБА, ці препарати можна розділити на 3 групи:
- пов’язані з високою частотою алергічних реакцій — включаючи суксаметоній та рокуроній;
- пов’язані з проміжною частотою алергії — векуроній і панкуроній;
- асоційовані з низькою частотою алергії — атракурій, мівакурій та цисатракурій.
- Реакцій, пов’язаних з антибіотиками, значно побільшало за останнє десятиліття. Це відображає зростаючу поширеність алергії на ці препарати серед широкої популяції, а також збільшення їх застосування в периопераційній профілактиці.
- Виявлено збільшення частоти алергічних реакцій, пов’язаних з барвниками та хлоргексидином.
- Рідше виникає алергія на гіпнотичні агенти, опіоїди, колоїди, апротинін, протамін.
- Про алергію до місцевих анестетиків повідомлення поодинокі.
Речовини, що відповідають за неалергічну анафілаксію
Важко остаточно визначити препарати, відповідальні за реакції, не опосередковані IgE, оскільки відсутні спеціальні тести.
Серед НМБА атракурій та мівакурій є препаратами, що вивільняють гістамін, тоді як цизатракурій в дозах, які зазвичай вводяться, практично не впливає на вивільнення гістаміну.
Спостерігались неспецифічні вивільнення гістаміну з тіопенталом, морфіном та ванкоміцином у відповідь на введення швидких високих концентрацій цих речовин.
Відзначене також збільшення кількості реакцій, пов’язаних з нестероїдними протизапальними препаратами (НПЗЗ), що застосовуються під час мультимодальної аналгезії.
ФАКТОРИ РИЗИКУ
Дослідження виявили, що факторами ризику виникнення периопераційних реакцій можуть бути стать, вік, наявність в анамнезі інших алергій та атопії, а також зовнішні чинники.
Стать і вік
У всіх серіях досліджень значно переважає кількість негайних реакцій, що виникли у жінок.
Однак у дітей реакція на препарати-чинники алергії суттєво відрізняються від таких у дорослих зі співвідношенням за статтю 1 до 1. Це дає дуже привабливу гіпотезу для пояснення переважання жінок серед дорослих.
Подібна частота алергічних та неалергічних реакцій за статтю до настання підліткового віку, імовірно, свідчить про роль жіночих статевих гормонів у збільшенні негайних реакцій гіперчутливості до низькомолекулярних сполук.
Атопія
Атопія давно вважається фактором ризику сенсибілізації до м’язових релаксантів. Однак дослідження атопії як фактору ризику з використанням специфічних імунологічних тестів показали, що атопія не є суттєвим фактором ризику чутливості до міорелаксантів.
Тим не менш, слід пам’ятати, що у хворих на атопію базофіли (різновид білих кліток крові) вивільняють гістамін швидше. Отже, атопія може бути фактором ризику для вивільнення гістаміну внаслідок введення відомих гістамінових препаратів.
Крім того, пацієнти з атопією, які страждають на астму або алергічний риніт, викликаний пилком злаків чи бур’янів, можуть мати перехресну чутливість до латексу. Тому у серії, де вивчалась сенсибілізація до латексу, повідомлялось про значну кількість хворих на атопію.
Отже, атопію зазвичай розглядають як фактор ризику периопераційних алергічних реакцій на латекс.
Наркотична та харчова алергії
Алергія на препарати, не пов’язані з наркозом, не є чинником ризику анафілаксії. Навпаки, будь-яка незрозуміла небезпечна для життя реакція під час попередньої анестезії може бути алергічною. І як така є головним фактором ризику для іншої реакції, якщо препарат-алерген буде введений повторно.
Харчова алергія не була визнана фактором ризику, за винятком хворих на алергію до тропічних фруктів, особливо авокадо, банан та ківі, — через перехресну алергію на латекс.
Фактори навколишнього середовища
Більше половини пацієнтів, які мають периопераційні анафілактичні реакції на НМБА, раніше ніколи не отримували ці препарати. Це говорить про можливу перехресну реакцію з IgE-антитілами, породженими попереднім контактом з іншими хімічними речовинами.
Це особливо приваблива гіпотеза у випадках, коли пацієнти реагують на відносно невеликі та всюдисущі епітопи (макромолекули ангигенів), такі як заміщена група амонію.
Дійсно, ці структури широко зустрічаються у багатьох лікарських засобах, але також вони є у продуктах харчування, косметиці, дезінфікувальних засобах та промислових матеріалах.
Отже, здавалося б, для чутливих людей існує велика можливість вступати в контакт і синтезувати IgE-антитіла до цих незвичайних, раніше не підозрюваних антигенних детермінант. Однак ця гіпотеза екологічної сенсибілізації залишається ще недоведеною.
Florvaag та ін. вказують, що анафілаксія, спричинена НМБА, в 6 разів частіше зустрічається в Норвегії, ніж у Швеції. Вчені припустили, що ця різниця може бути пов’язана з відмінностями передопераційної сенсибілізації, зокрема використання у ній фолкодину.
Вони повідомили, що протягом 1970-х та 1980-х років сироп від кашлю, що містить цей препарат, був доступний у Швеції, і IgE-антитіла до фолкодину були присутніми у 5—6 % сироваток пацієнтів, які досліджувались у той період.
Після 2005 року, коли фолкодин був знятий з ринку, IgE-позитивних сироваток серед шведів виявлено не було.
Вчені також повідомили, що кількість випадків анафілаксії, спричиненою НМБА, була значною у Швеції саме в 1970-х роках, коли використовувався фолкодин, тоді як після 1990 року, коли частота його застосування стала знижуватись, жоден випадок анафілаксії не був зафіксований.
Подальші дослідження, підкріплені результатами міжнародного дослідження поширеності, показали статистично значущий зв’язок між споживанням фолкодину та поширеністю IgE-сенсибілізації.
Діагностування периопераційної анафілактичної реакції
Будь-яка підозра на реакцію гіперчутливості під час наркозу повинна бути широко досліджена за допомогою комбінованого перед- та післяопераційного тестування. Важливо:
- підтвердити характер реакції;
- виявити відповідальний препарат;
- виявити можливу перехресну реакцію у випадках анафілаксії на нервово-м’язовий блокуючий засіб;
- надати рекомендації щодо майбутніх анестезуючих процедур.
За можливості підтвердження відповідального алергену має ґрунтуватися на імунологічній оцінці за допомогою більше ніж одного тесту. У разі розбіжностей між різними тестами для анестезії застосовується альтернативна сполука, яка під час тестів дала повністю негативні результати.
Діагностична стратегія ґрунтується на детальному анамнезі та охоплює:
- супутню захворюваність;
- попередню анестезіологічну історію;
- будь-яку відому алергію;
- дослідження, проведені як негайно, так і від 4 до 6 тижнів після реакції.
Термінові методи
Негайні дослідження включають визначення триптази в сироватці крові, визначення гістаміну в плазмі крові та специфічні аналізи на IgE.
Ймовірність того, що симптоми пов’язані з негайною реакцією гіперчутливості, збільшується при наявності підвищеного рівня маркерів, таких як триптаза сироватки крові та гістамін у плазмі крові.
Проте нормальний рівень абсолютно не виключає діагноз. А високий рівень триптази настійно говорить про імунологічний механізм реакції.
Пошук специфічного IgE у сироватці крові ґрунтується, головним чином, на іонах четвертинного амонію (відображає IgE до НМБА), тіопенталу, латексу, хлоргексидину та інколи бета-лактамів, тобто залежить від препаратів, які вводяться пацієнту.
Аналізи можна альтернативно проводити під час реакції або під час дослідження затримки шкірного тесту.
Вторинні дослідження
Вони проводяться після того, як були зняті гострі симптоми реакції на лікарські засоби, для того, щоб встановити більш точний діагноз та причину виникнення цих реакцій.
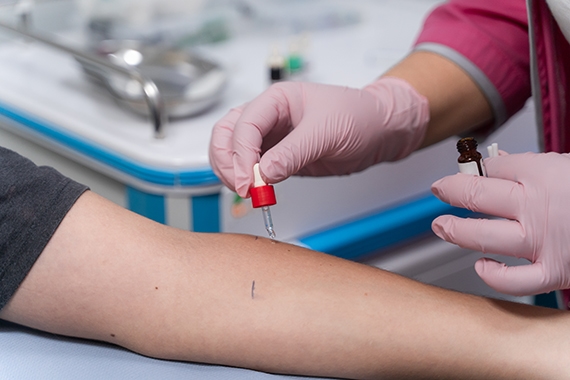
Шкірні тести, проведені через 4—6 тижнів після реакції, в поєднанні з анамнезом залишаються основою діагнозу реакції, опосередкованої IgE.
За необхідності шкірні тести можна проводити раніше, але, якщо результати негативні, вони потребують подальшого підтвердження.
Тести слід виконувати з усіма препаратами, які вводяться під час наркозу (крім інгаляційних), а також з латексом та будь-якими іншими засобами чи речовинами, що задіяні в процедурі.
Рекомендуються шкірні проби (SPT) та внутрішньошкірні тести (ІДТ) з розведеннями комерційно доступних препаратів.
Попри високу надійність, шкірні тести не є безпомилковими. Для більшості тестованих агентів були визначені стандартизовані процедури та розведення, щоб уникнути помилкових позитивних результатів.
Шкірні тести повинні супроводжувати контрольні випробування з використанням фізіологічного розчину (негативний контроль) та кодеїну (позитивний контроль). Шкірні тести інтерпретуються через 15—20 хв. Випробування на укол вважається позитивним, коли діаметр папули принаймні дорівнює половині діаметра, отриманого тестом на позитивний контроль, і щонайменше на 3 мм більший за негативний контроль.
Внутрішньошкірні тести вважаються позитивними, коли діаметр папули вдвічі перевищує діаметр ін’єкційного пухирця.
Орієнтовна чутливість шкірних проб до міорелаксантів становить приблизно від 94 до 97 %.
Чутливість шкірного тесту до інших речовин різна. Вона оптимальна для синтетичних желатинів, але бідна для барбітуратів, опіоїдів та бензодіазепінів.
Світлочутливість до латексу необхідно досліджувати за допомогою пробних тестів. У літературі були запропоновані як ін’єкційні, так і внутрішньошкірні тести для діагностики сенсибілізації до синіх барвників.
Однак періодично повідомлялося про помилкові негативні тести.
Проточна цитометрія
Діагностика алергії за допомогою проточної цитометрії клінічно підтверджена для декількох класичних IgE-опосередкованих алергій, включаючи:
- внутрішню та зовнішню інгаляційну алергію;
- первинну та вторинну харчову алергію;
- алергію на натуральний каучук;
- алергію на отруту гіменоптера;
- деякі лікарські алергії.
Хоча проточна цитометрія не дозволяє зробити диференціацію між IgE-залежною та IgE-незалежною активацією базофілів, передбачається, що цей метод може бути унікальним інструментом діагностики реакцій гіперчутливості, незалежних від IgE. А також для діагностики анафілаксії, опосередкованої IgE, коли аналіз IgE недоступний.
Тест активації базофілу за допомогою проточної цитометрії, ймовірно, виявиться цікавим інструментом для діагностики НМБА-анафілаксії та перехресної сенсибілізації.
Провокаційні тести
Показання для провокаційних тестів обмежені. Їх показано проводити щодо чутливості до місцевих анестетиків, ß-лактамів та латексів. Провокаційні тести слід виконувати лише у разі негативних шкірних тестів.
Також проводяться тести на місцеві анестетики у вигляді прік-тестів.
Пероральні провокаційні проби корисні для діагностики бета-лактамної чутливості.
Проте, будь-які провокаційні тести можуть проводитись лише у спеціалізованих алергологічних центрах, оснащених реанімаційним обладнанням.
Передопераційний скринінг
Наразі немає даних для підтвердження прогнозного значення шкірних тестів на анафілактичні реакції, тому систематичний скринінг широкої популяції не рекомендується, за винятком пацієнтів із визначеними групами ризику:
- які мали попередню реакцію на невизначений алерген під час попередньої анестезії;
- у яких є ризик алергії на латекс.
Консультування пацієнтів
Оскільки метою досліджень є виявлення відповідального за реакцію гіперчутливості препарату та механізму реакції, для того, щоб зробити наступну анестезію максимально безпечною, вкрай бажана тісна співпраця алерголога та анестезіолога.
З огляду на тенденцію постійного розвитку практичної анестезіології та відносну складність дослідження алергії, слід сприяти створенню спеціалізованих центрів алерго-анестезії.
Після закінчення прийому алерголога пацієнта слід попередити стосовно будь-яких речовин, які виявили позитивну реакцію, видати йому попереджувальну картку або браслет.
Пацієнтові повинен бути виданий детальний лист з інформацією про виявлені реакції, відповідальні за них препарати, результати досліджень та поради щодо використання анестетиків. Цей документ має бути наданий анестезіологу та лікарю загальної практики.
ВИСНОВОК
Алергія на препарати, що використовуються для загальної анестезії (наркозу) залишається важливою причиною захворюваності та смертності. Найчастіше препаратами, що викликають реакцію гіперчутливості, виявляються нейро-м’язові блокуючі агенти.
Хоча чутливість можуть викликати й інші препарати, що застосовуються в периопераційний період.
Будь-яка підозра на реакцію гіперчутливості повинна бути широко досліджена за допомогою комбінованого пери- та післяопераційного тестування.