График работы
пн — пт
сб — нд
08:00 — 20:00
09:00 — 18:00
г. Киев, пр-т Победы, 67
Парковка для пациентов клиники
г. Киев, пр-т Победы, 67
Парковка для пациентов клиники
г. Киев, пр-т Победы, 67
Парковка для пациентов клиники
г. Киев, пр-т Победы, 67
Парковка для пациентов клиники
Вакцинация: мифы и факты
28 ноября, 2019
Непереносимость гистамина, как одна из самых распространённых видов пищевой непереносимости
9 декабря, 2019Аллергия на анестезию зависит от пола, а еще связана с чувствительностью к латексу и антибиотикам

Любое оперативное лечение чревато рисками. Один из весомых — вероятная аллергия на анестезию, которая до сих пор не изучена всесторонне.
Осветить эту проблему лучше поможет статья, посвященная периоперативным аллергическим реакциям, которая недавно была размещена на сайте Всемирной организации аллергии (WAO).
Предлагаем нашим читателям перевод этой статьи.
Анестезия представляет собой фармакологически уникальную ситуацию. Во время медикаментозного обезболивания в тело пациента попадают многочисленные чужеродные вещества, которые могут вызвать немедленные реакции гиперчувствительности или даже анафилаксии:
- анестетики;
- анальгетики;
- антибиотики
- антисептики;
- препараты крови;
- гепарин;
- полипептиды и расширители объема внутренних сосудов.
Предупредительных терапевтических стратегий не существует. Поэтому важна бдительность врачей относительно быстрого распознавания и лечения аллергических реакций.
Не менее актуальны аллергологические исследования с целью выявления причин возникновения ответа организма и предотвращения его рецидивов.
Закономерности возникновения и распространения немедленных реакций
Немедленные реакции гиперчувствительности признаны одной из самых распространенных причин заболеваемости и смерти в анестезиологической практике.
Реакции могут быть опосредованными иммунитетом (аллергические) или неиммунными (псевдоаллергические или анафилактоидные).
Сообщалось о вариабельности частоты возникновения этих реакций в разных странах. Вероятно, эти различия обусловлены различиями в клинической практике и системах отчетности, а также влиянием многочисленных факторов окружающей среды.
Результаты систематических клинических и/или биологических исследований немедленных реакций гиперчувствительности, проведенных во Франции, Великобритании, Новой Зеландии и Австралии, Дании и Норвегии в течение последних десятилетий, создали относительно согласованное представление об эпидемиологии этих реакций.
Ориентировочная частота немедленных реакций гиперчувствительности к анестетикам по всем механизмам – приблизительно одна на каждые 1 250 пациентов или 0,08 %.
В большинстве зафиксированных случаев аллергические реакции составляют не менее 60 % всех реакций гиперчувствительности, наблюдаемых в течение периоперационного периода (т. е. до, во время и после операции).
Недавно комбинированный анализ трех различных французских баз данных позволил оценить на национальном уровне частоту немедленных IgE-опосредованных аллергических реакций, возникающих во время наркоза, стратифицированных в соответствии с полом, возрастом и веществом-возбудителем.
Этот отчет подтвердил общее мнение о том, что реакции гиперчувствительности немедленного типа в значительной степени недооценены. По этому отчету частота аллергических реакций оценивалась в 100,6 на 1 000 000 процедур или 0,01 %.
Обычно наблюдается значительное преобладание женщин: по оценкам, их реакции в полтора раза превышают усредненный показатель.
Ожидаемый уровень смертности колеблется в пределах от 3 до 9 %, тогда как общая заболеваемость остается неизвестной.
Механизм развития немедленных реакций
Аллергическая чувствительность в значительной мере обусловлена перекрестной сенсибилизацией. Механизмы неиммунных реакций до сих пор изучаются.
IgE-опосредованная анафилаксия
Исследования, изучавшие молекулярную основу специфического IgE-связывания нервно-мышечных блокирующих агентов (НМБА), установили различия в отношении риска возникновения аллергических реакций с различными НМБА.
Кроме того, сообщалось, что перекрестная сенсибилизация среди различных агентов является частой, но не постоянной, и колеблется между 60 и 70 % пациентов, чувствительных к нервно-мышечным блокирующим средствам.
Модели перекрестной реактивности у пациентов значительно отличаются. К тому же перекрестная реактивность для всех НМБА разная.
Сообщалось о перекрестной реакции между морфином, кодеином и другими наркотиками.
Неаллергическая анафилаксия
Точные механизмы неиммунных опосредованных реакций трудно установить. Обычно они считаются результатом прямой фармакологической стимуляции тучных клеток и базофилов, которая вызывает освобождение медиаторов воспаления.
Однако могут быть задействованы другие механизмы.
Неаллергическая анафилаксия не имеет иммунологического механизма, поэтому предварительный контакт с аллергенным агентом не является необходимым.
Неспецифическому высвобождению гистамина может способствовать наличие атопического заболевания или скорость, с которой вводится препарат.
Симптомы в ответ на неспецифическое высвобождение гистамина, как правило, менее выражены, чем при аллергической реакции.
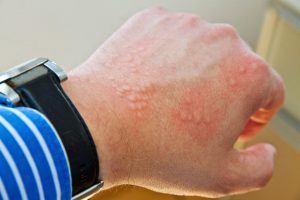
Клинические симптомы
Клинические проявления демонстрируют поразительные изменения интенсивности реакций у разных пациентов. Начало и выраженность реакции связаны со специфическим влиянием медиаторов аллергических реакций на органы-мишени.
Разница между иммунными или неиммунными опосредованными реакциями не может быть проведена только по клиническим признакам. Антигенный вызов у сенсибилизированного человека обычно приводит к немедленным клиническим проявлениям анафилаксии. Но начало реакции может быть отсрочено, особенно если применяются красители.
Анафилактические реакции обычно касаются кожи и практически всех систем организма:
- сердечно-сосудистой;
- дыхательной;
- желудочно-кишечной;
- центральной нервной;
- мочеполовой.
Однако симптомы со стороны всех этих органов могут проявляться как одно состояние.
С другой стороны, поскольку многие другие патофизиологические состояния могут иметь одинаковые клинические проявления, анафилактическая реакция, ограниченная одним симптомом, может быть неправильно диагностирована.
И если в этот момент отсутствует соответствующая аллергологическая оценка, повторное применение анестетика, вызвавшего реакцию, может иметь серьезный или даже летальный исход.
Существует широкий спектр выраженности реакций и чувствительности к лечению. Основой лечения являются эпинефрин и жидкостная терапия.
В более серьезных случаях анафилактические реакции следует лечить соответствующими дозами эпинефрина и введением инфузионных растворов.
Применение большого разнообразия вазопрессоров и инотропов, таких как норадреналин, вазопрессин, метиленовый синий или глюкагон, предлагается, если начальная реанимация эпинефрином и жидкостями не дала эффекта.
Какие лекарства вызывают немедленные реакции
Аллергическую реакцию может спровоцировать каждое средство, применяемое в периоперационном периоде.
Препараты, отвечающие за IgE-опосредованную анафилаксию
Чаще всего ее вызывают нейро-мышечные блокирующие агенты (НМБА) – от 50 до 70 % случаев. Аллергенность НМБА в порядке уменьшения: суксаметоний, векуроний, атракурий, панкуроний, рокуроний, мивакурий и цисатракурий.
Однако при интерпретации научных данных необходимо учитывать распространенность препаратов.
- Если сопоставить количество исследованных реакций с количеством больных, которые подвергались воздействию НМБА, эти препараты можно разделить на 3 группы:
- связанные с высокой частотой аллергических реакций – включая суксаметоний и рокуроний;
- связанные с промежуточной частотой аллергии – векуроний и панкуроний;
- ассоциированные с низкой частотой аллергии – атракурий, мивакурий и цисатракурий.
- Реакций, связанных с антибиотиками, стало значительно больше за последнее десятилетие. Это отражает растущую распространенность аллергии на эти препараты в широкой популяции, а также увеличение их применения в периоперационной профилактике.
- Выявлено увеличение частоты аллергических реакций, связанных с красителями и хлоргексидином.
- Реже возникает аллергия на гипнотические агенты, опиоиды, коллоиды, апротинин, протамин.
- Сообщения об аллергии к местным анестетикам единичны.
Препараты, отвечающие за неаллергическую анафилаксию
Окончательно определить препараты, отвечающие за реакции, не опосредованные IgE, трудно, поскольку отсутствуют специальные тесты.
Среди НМБА атракурий и мивакурий являются препаратами, высвобождающими гистамин, тогда как цизатракурий в дозах, что обычно вводятся, практически не влияет на высвобождение гистамина.
Наблюдались неспецифические высвобождения гистамина с тиопенталом, морфином и ванкомицином в ответ на введение быстрых высоких концентраций этих веществ.
Отмечено также увеличение количества реакций, связанных с нестероидными противовоспалительными препаратами (НПВП), применяемыми при мультимодальной аналгезии.
Факторы риска
Исследования показали, что факторами риска периоперационных реакций могут быть пол, возраст, наличие в анамнезе других аллергий и атопии, а также внешние факторы.
Пол и возраст
Во всех сериях исследований значительно преобладает количество немедленных реакций, возникших у женщин.
Однако у детей количество реакций на препараты-факторы аллергии существенно отличается от таковых у взрослых с соотношением по полу 1 к 1. Это дает очень привлекательную гипотезу для объяснения преобладания женщин среди взрослых пациентов с зафиксированными реакциями.
Подобная частота аллергических и неаллергических реакций по полу до наступления подросткового возраста, вероятно, свидетельствует о роли женских половых гормонов в увеличении немедленных реакций гиперчувствительности к низкомолекулярным соединениям.
Атопия
Атопия давно считается фактором риска сенсибилизации к миорелаксантам. Однако исследования с использованием специфических иммунологических тестов показали, что атопия не является существенным фактором риска чувствительности к миорелаксантам.
Тем не менее, следует помнить, что у больных атопией базофилы (разновидность белых клеток крови) высвобождают гистамин быстрее. Итак, атопия может быть фактором риска для высвобождения гистамина вследствие введения известных гистаминовых препаратов.
Кроме того, пациенты с атопией, страдающие астмой или аллергическим ринитом, вызванным пыльцой злаков либо сорняков, могут иметь перекрестную чувствительность к латексу. Поэтому в серии, где изучалась сенсибилизация к латексу, сообщалось о значительном количестве больных атопией.
Итак, атопию обычно рассматривают как фактор риска периоперационных аллергических реакций на латекс.
Наркотическая и пищевая аллергии
Аллергия на препараты, не связанные с наркозом, не является фактором риска анафилаксии. Наоборот, любая непонятная опасная для жизни реакция во время предыдущей анестезии может быть аллергической. И сама по себе является главным фактором риска для другой реакции, если препарат-аллерген будет введен повторно.
Пищевая аллергия не была признана фактором риска, за исключением больных аллергией на тропические фрукты, особенно авокадо, банан и киви – из-за перекрестной аллергии на латекс.
Факторы окружающей среды
Более половины пациентов с периоперационными анафилактическими реакциями на НМБА ранее никогда не получали эти препараты. Это говорит о возможной перекрестной реакции с IgE-антителами, порожденными предыдущим контактом с другими химическими веществами.
Это особенно привлекательная гипотеза в случаях, когда пациенты реагируют на относительно небольшие и вездесущие эпитопы (макромолекулы антигенов), такие как замещенная группа аммония.
Действительно, эти структуры широко встречаются во многих лекарственных средствах, но есть они также в продуктах питания, косметике, дезинфицирующих средствах и промышленных материалах.
Итак, казалось бы, для чувствительных людей существует большая вероятность вступать в контакт и синтезировать IgE-антитела к этим необычным, ранее подозреваемым антигенным детерминантам. Однако эта гипотеза экологической сенсибилизации остается еще недоказанной.
Florvaag и др. указывают, что анафилаксия, вызванная НМБА, в 6 раз чаще встречается в Норвегии, чем в Швеции. Ученые предположили, что эта разница может быть связана с отличиями в предоперационной сенсибилизации, в частности, использованием в ней фолкодина.
Они сообщили, что в течение 1970-х и 1980-х годов сироп от кашля, содержащий этот препарат, был доступен в Швеции, и IgE-антитела к фолкодину присутствовали в 5-6 % сывороток пациентов, которые исследовались в этот период.
После 2005 года, когда фолкодин был снят с рынка, IgE-положительных сывороток среди шведов обнаружено не было.
Ученые также сообщили, что количество случаев анафилаксии, вызванной НМБА, была значительной в Швеции именно в 1970-х годах, когда использовался фолкодин. А после 1990 года, когда частота его применения стала снижаться, ни один случай анафилаксии не был зафиксирован.
Дальнейшие исследования, подкрепленные результатами международного исследования распространенности, показали статистически значимую связь между употреблением фолкодина и распространенностью IgE-сенсибилизации.
Диагностика периоперационной анафилактической реакции
Любое подозрение на реакцию гиперчувствительности во время наркоза должно быть широко исследовано с помощью комбинированного пред- и послеоперационного тестирования.
Важно:
- подтвердить характер реакции;
- выявить ответственный препарат;
- выявить возможную перекрестную реакцию в случаях анафилаксии на нервно-мышечные блокирующие средства;
- дать рекомендации относительно будущих анестезирующих процедур.
По возможности подтверждение ответственного аллергена должно основываться на иммунологической оценке с помощью более чем одного теста. В случае разногласий между различными тестами для анестезии применяется альтернативное соединение, которое во время тестов дало полностью отрицательные результаты.
Диагностическая стратегия основывается на детальном анамнезе, включая:
- сопутствующую заболеваемость;
- предварительную анестезиологическую историю;
- любую известную аллергию;
- исследования, проведенные как немедленно, так и от 4 до 6 недель после реакции.
Срочные методы
Срочные исследования включают определение триптазы в сыворотке крови, определение гистамина в плазме крови и специфические анализы на IgE.
Вероятность того, что симптомы связаны с немедленной реакцией гиперчувствительности, увеличивается при наличии повышенного уровня маркеров, таких как триптазы сыворотки крови и гистамин в плазме крови.
Однако нормальный уровень совершенно не исключает диагноз. А высокий уровень триптазы настоятельно говорит об иммунологическом механизме реакции.
Поиск специфического IgE в сыворотке крови основывается, главным образом, на ионах четвертичного аммония (отражает IgE к НМБА), тиопентала, латекса, хлоргексидина и иногда бета-лактамов, то есть зависит от препаратов, которые вводятся пациенту.
Анализы можно альтернативно проводить во время реакции или при исследовании задержки кожного теста.
Вторичные исследования
Они проводятся после того, как были сняты острые симптомы реакции на лекарственные средства, чтобы установить более точный диагноз и причину возникновения этих реакций.
Кожные пробы
Кожные тесты, проведенные через 4–6 недель после реакции, в сочетании с анамнезом остаются основой диагностирования реакции, опосредованной IgE.
При необходимости кожные тесты можно проводить раньше, но, если результаты отрицательные, они требуют дальнейшего подтверждения.
Тесты следует выполнять со всеми препаратами, которые вводятся во время наркоза (кроме ингаляционных), а также с латексом и любыми другими средствами или веществами, задействованными в процедуре.
Рекомендуются кожные пробы (SPT) и внутрикожные тесты (ІDТ) с разведенными коммерчески доступными препаратами.
Несмотря на высокую надежность, кожные тесты не являются безошибочными. Для большинства тестируемых агентов были определены стандартизированные процедуры и разведения, чтобы избежать ложных положительных результатов.
Кожные тесты должны сопровождать контрольные испытания с использованием физиологического раствора (отрицательный контроль) и кодеина (положительный контроль).
Кожные тесты интерпретируются через 15–20 мин: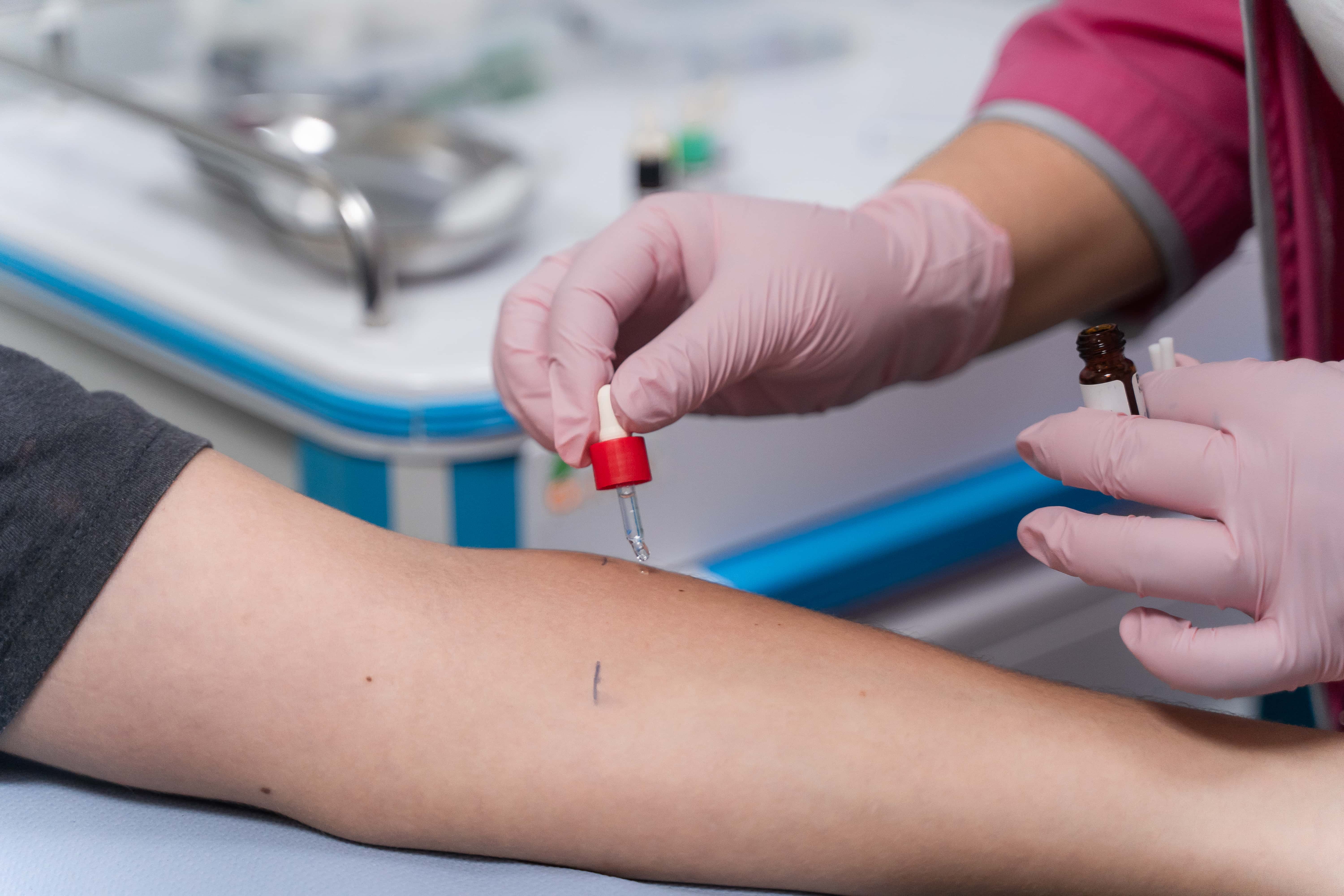
- Проба на укол считается положительной, когда диаметр папулы по крайней мере равен половине диаметра, полученного тестом на положительный контроль, и минимум на 3 мм больше отрицательного контроля.
- Внутрикожные тесты считаются положительными, когда диаметр папулы вдвое превышает диаметр инъекционного пузырька.
Ориентировочная чувствительность кожных проб к миорелаксантам составляет примерно от 94 до 97 %.
Чувствительность кожного теста к другим веществам разная. Она оптимальна для синтетических желатинов, но бедна для барбитуратов, опиатов и бензодиазепинов.
Светочувствительность к латексу необходимо исследовать с помощью пробных тестов. В литературе были предложены как инъекционные, так и внутрикожные тесты для диагностики сенсибилизации к синим красителям.
Однако периодически сообщалось о ложных негативных тестах.
Проточная цитометрия
Диагностика аллергии с помощью проточной цитометрии клинически подтверждена для нескольких классических IgE-опосредованных аллергий, включая:
- внутреннюю и внешнюю ингаляционную аллергию;
- первичную и вторичную пищевую аллергию;
- аллергию на натуральный каучук;
- аллергию на яд гименоптера;
- некоторые лекарственные аллергии.
Хотя проточная цитометрия не позволяет сделать дифференциацию между IgE-зависимой и IgE-независимой активацией базофилов, предполагается, что этот метод может быть уникальным инструментом диагностики реакций гиперчувствительности, независимых от IgE. А также диагностики анафилаксии, опосредованной IgE, когда анализ IgE недоступен.
Тест активации базофилов с помощью проточной цитометрии, вероятно, окажется интересным инструментом для диагностики НМБА-анафилаксии и перекрестной сенсибилизации.
Провокационные тесты
Показания для провокационных тестов ограничены. Их показано проводить на чувствительность к местным анестетикам, ß-лактамам и латексам. Провокационные тесты следует выполнять только в случае негативных кожных тестов.
Чувствительность к местным анестетикам можно проверить путем подкожного введения 0,5-2 мл неразбавленного раствора анестетика (без эпинефрина).
Тест считается отрицательным, если в течение 30 минут после введения не возникает побочных реакций.
Пероральные провокационные пробы полезны для диагностики бета-лактамной чувствительности.
Но любые провокационные тесты могут проводиться только в специализированных аллергологических центрах, оснащенных реанимационным оборудованием.
Предоперационный скрининг
Пока нет данных для подтверждения прогнозного значения кожных тестов на анафилактические реакции, поэтому систематический скрининг широкой популяции не рекомендуется, за исключением пациентов из признанных групп риска:
- имевших предварительную реакцию на неопределенный аллерген во время предыдущей анестезии;
- имеющих риск аллергии на латекс.
Консультирование пациентов
Поскольку целью исследований является выявление ответственного за реакцию гиперчувствительности препарата и механизма реакции, для того, чтобы сделать следующую анестезию максимально безопасной, крайне желательно тесное сотрудничество аллерголога и анестезиолога.
Учитывая тенденцию постоянного развития практической анестезиологии и относительную сложность исследования аллергии, следует способствовать созданию специализированных центров аллерго-анестезии.
После окончания приема у аллерголога пациента следует предупредить о любых веществах, на которые обнаружили положительную реакцию, выдать ему предупредительную карточку или браслет.
Пациенту должно быть выдано подробное письмо с информацией о выявленных реакциях, ответственных за них препаратах, результатах исследований и советами по использованию анестетиков. Этот документ должен быть предоставлен анестезиологу и врачу общей практики.
Заключение
Аллергия на препараты, используемые для анестезии в пред- и периоперационном периодах, остается важной причиной заболеваемости и смертности во время наркоза.
Чаще всего препаратами, вызывающими реакцию гиперчувствительности, оказываются нейро-мышечные блокирующие агенты.Хотя чувствительность могут вызвать и другие препараты, применяемые в периоперационный период.
Любое подозрение на реакцию гиперчувствительности должно быть широко исследовано с помощью комбинированного пери- и послеоперационного тестирования.